肝臓外科」が担当する主な病気
肝臓外科が担当する主な病気は肝臓に出来る悪性腫瘍(がん)です。
これには、肝臓自体からがんが発生する原発性肝がんと、他の臓器に発生したがんが肝臓に転移してできる転移性肝がんとがあります。
- 原発性肝がん(肝臓から発生するがん)はほとんどが「肝細胞がん」という病気です。
ほかに、肝内胆管がんなどがあります。 - 転移性肝がん(他臓器から転移してくるがん) — 大腸がん、胃がん、膵臓がんなどの消化器系のがんは肝臓に転移しやすいですが、乳がんや肺がんなどからも肝臓に転移してくることがあります。
通常他の臓器にがんが転移した場合、全身病とみなされ手術の対象となることは少ないですが、「大腸がんが肝臓に転移」した場合は肝臓の転移を切除することで病気が治る可能性があるため、積極的に手術を行います。
他の臓器からの転移であっても、個数や経過によっては切除を検討することがあります。
I. 肝細胞癌
a. どんな病気か
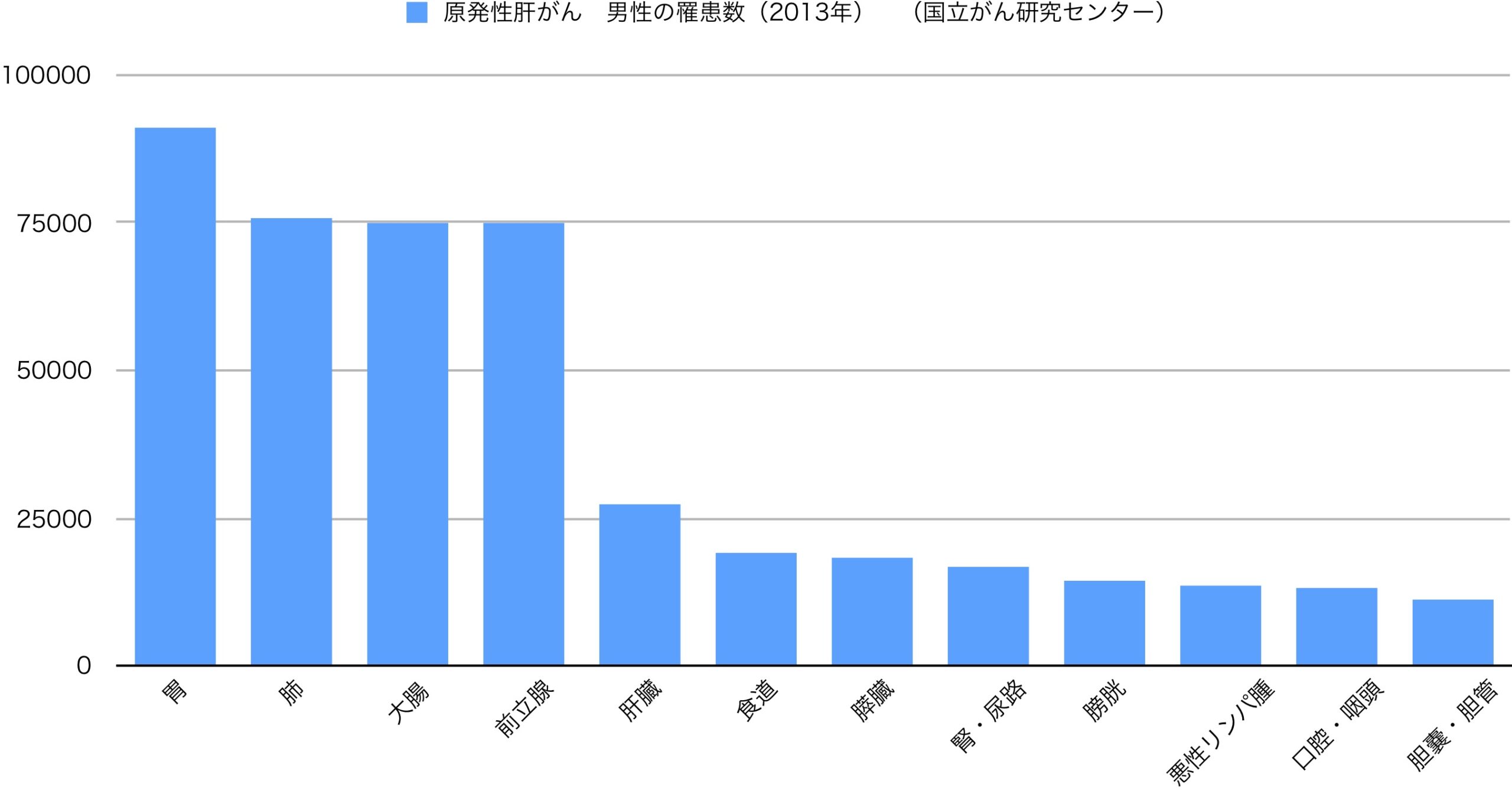
原発性肝がん(肝臓から発生するがん)の殆ど(90%以上)を占めるがんであり、日本人男性では罹患率第5位、女性では第7位のがんです。
一方死亡率では男性第4位、女性第6位と順位が一つずつ上がっています。治りにくい癌であることを表しています。
この病気と診断された人が5年後に生存している確率は平均すると30-40%程度です。
b. どんな人に多いか?
肝細胞がんは「なりやすい人」がはっきりしている病気です。
日本ではC型肝炎やB型肝炎などのウィルス性肝炎をベースに発癌する人が圧倒的多数です。
他にアルコール性肝炎(肝硬変)や、非アルコール性脂肪性肝炎(NASH)なども肝細胞がん発生のリスクとなります。
ウィルス性肝炎の治療が非常に進歩したため、今後肝細胞がんの患者さんは減少傾向をたどることが予想されています。
c. どんな治療法があるか?
肝細胞がんには実に様々な治療法があります(表1)。我々外科が扱う治療法には肝切除と肝移植があります。
- 肝切除
文字通り、がんに冒された肝臓の部分を切除する方法です。
メリットとして、局所の根治性が高いこと、腫瘍が大きくても対応可能であること、などが挙げられます。
一方デメリットとしては、全身麻酔を要する(内科的な治療と比べると)比較的侵襲の高い治療であること、肝機能が悪い方は対象とならないこと、などが挙げられます。
特に腫瘍が比較的大きく肝臓を大きく切り取らなければいけないような場合は慎重に肝機能を評価する必要があります。

手術方法としては、開腹肝切除と腹腔鏡下肝切除があります。
開腹肝切除は大きな傷が必要になりますが(図)、あらゆる処置を確実に行う事が出来、不意な出血にも対応しやすいため、複雑な肝切除の多くは開腹手術で行っています。
腹腔鏡手術は小さな傷で出来るため術後の回復が早いというメリットがありますが、腹腔鏡手術特有の動作や手技上の制約があるため、あまり複雑な肝切除には向いておりません。
当科では腹腔鏡下手術を早くから採り入れ、比較的シンプルな肝切除から徐々に複雑な肝切除に適応を拡げてゆき、現在ではおよそ半分の肝切除を腹腔鏡下に行っております。
どちらの手術法を選択するかは手術の複雑さ、難易度によって決定します。

- 肝移植
肝臓をすべて摘出し、新しい肝臓を移植する治療です。
がんと共に「がんが出来やすくなった傷んだ肝臓(多くの場合は肝硬変)」を摘出し入れ替えるため、肝機能をも改善させ、がんの再発も少ないという大きな特長があります。
しかしながらがんの進行度が限度を超えるとたとえ肝移植をしても再発があり得るため、全ての方に肝移植が出来るわけではありません。また、肝機能がそれほど悪くない方は保険適応とならない場合があります。
-
- 詳細:肝移植
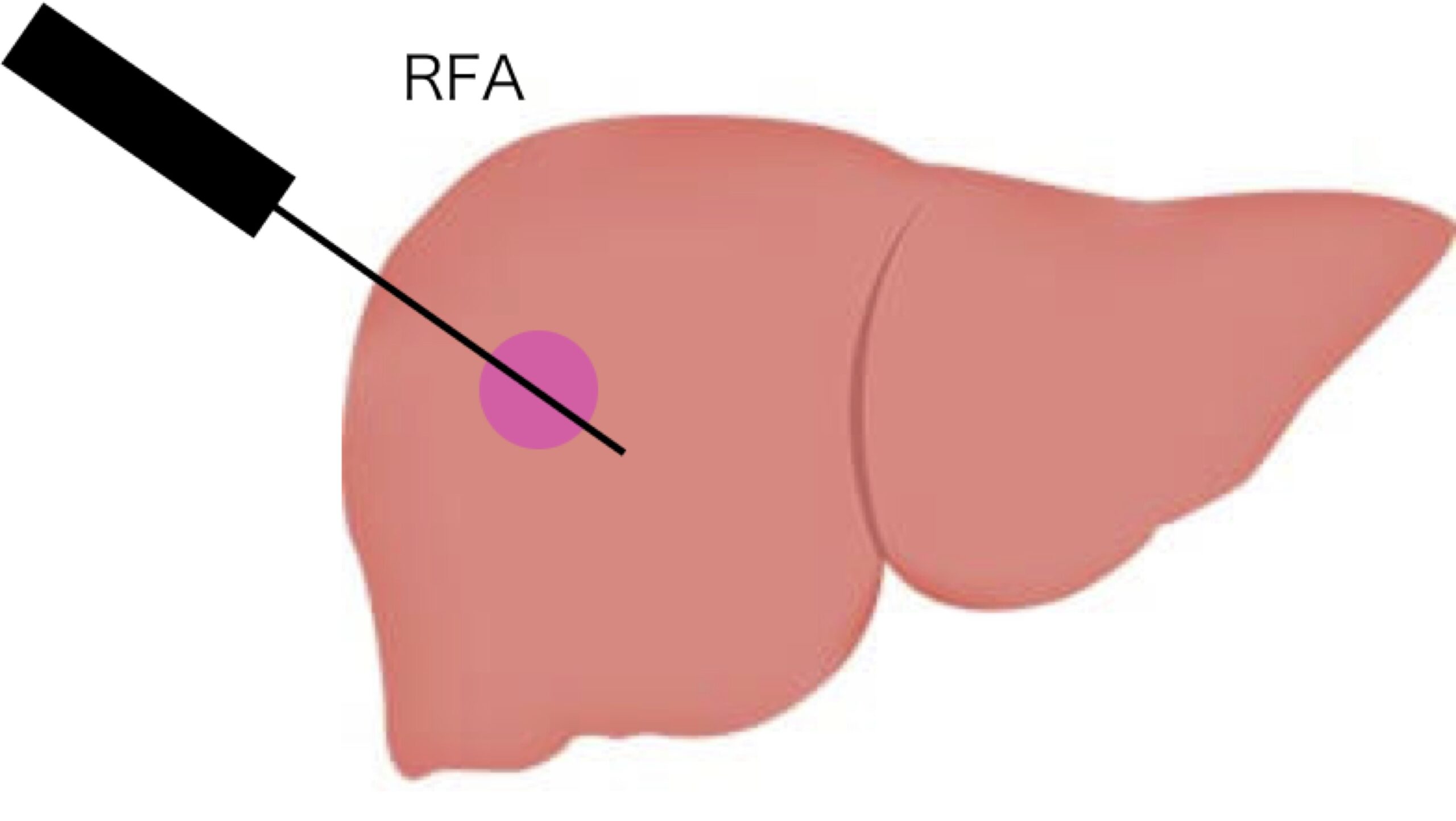
- ラジオ波焼灼療法(RFA)
がんに針を刺して焼灼させる方法です。
メリットは、局所麻酔でできる比較的侵襲(体への負担)の少ない治療法であるという点です。
デメリットは、大きな腫瘍(3cm以上)では焼け残しができて再発しやすいこと、腫瘍の場所によっては治療が困難であること、などです。
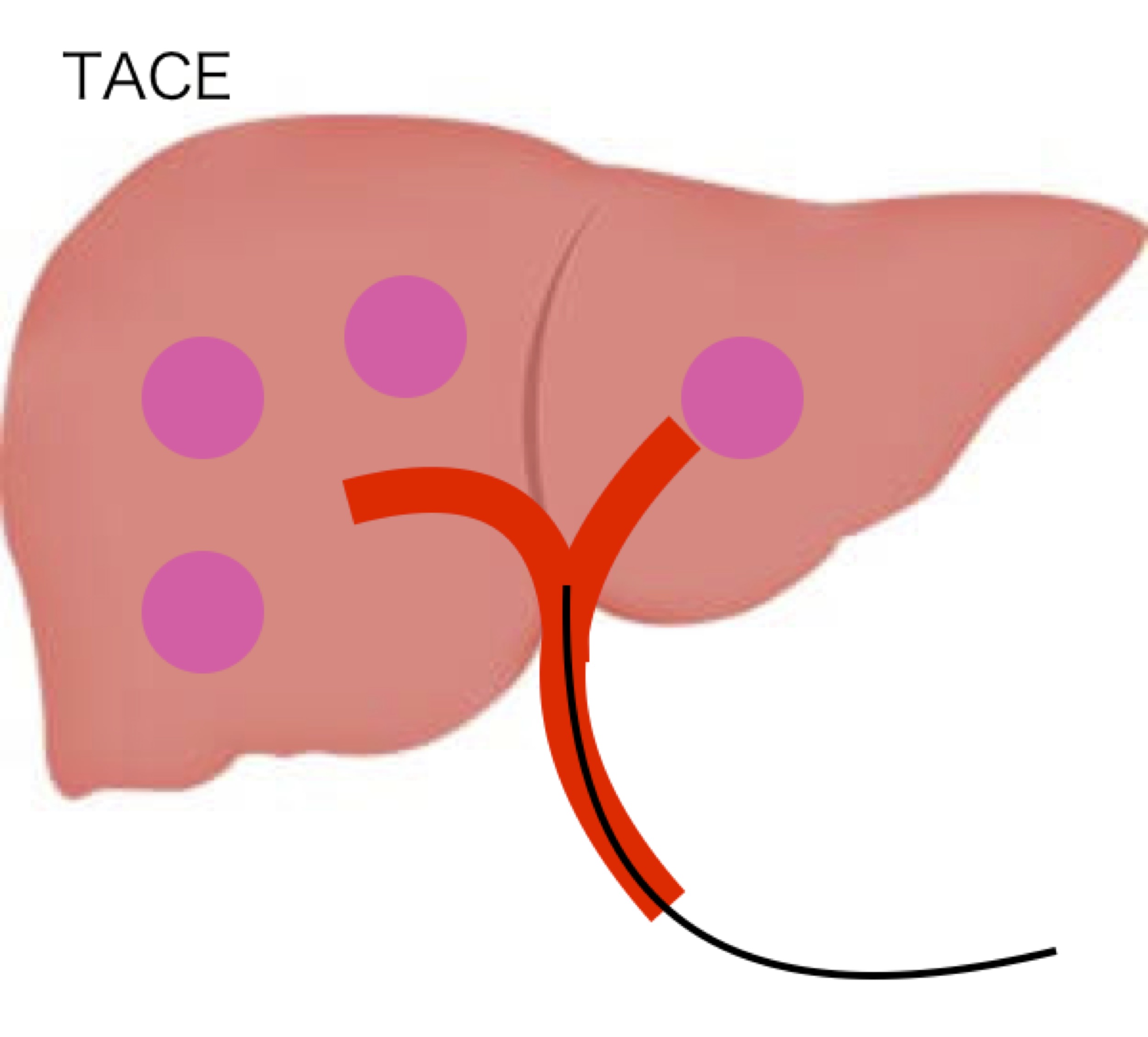
- 肝動脈塞栓(化学)療法(TACE)
肝臓の動脈から抗がん剤を流した上で、がんを栄養している動脈を塞栓(詰める)する治療法です。
メリットは肝臓全体をいちどに治療出来ること(したがって肝内に多数のがんがある場合に用いられます)ですが、治療部局所の再発率は高く、根治性の点では切除やRFAに劣ります。
- 分子標的薬
飲み薬による治療法です。
現在日本で保険適応となっている薬にはソラフェニブ(ネクサバール)、レンバチニブ(レンビマ)、レゴラフェニブ(スチバーガ)があります。
いずれもがんを完全に治すことを期待するものではなく、がんが肝臓外に転移した場合には他に有効な治療法がほとんどないことから、がんを少し小さくしたり、増殖を出来るだけ抑えたりすることを目的として、分子標的薬治療を行います。
副作用として手足症候群(手のひらや足のうらにぴりぴりとした痛みが出たり、ひどいときには水ぶくれができたりする)や高血圧、出血などがあり、特に飲み始めは慎重に経過を見る必要があります。 - その他の治療法
その他の治療法として、肝動注化学療法(肝動脈にカテーテルを留置して持続的あるいは間歇的に繰り返し抗がん剤を投与する治療法)や放射線治療があります。
d. 肝細胞がん 治療法の選択
これら様々な治療法の特性、特徴を考えながら各々の患者さんに最適な治療法を提案させて頂きます。
e. 当院における肝細胞がん治療の特徴
肝細胞がんの切除術を安全に行うためには肝機能の評価が重要です。
肝機能の悪い方に限度を超えた肝切除を行うと術後肝不全といって、命に関わる合併症を生じかねません。
しかしあまりにも慎重すぎると本来肝切除によって「治る」可能性のある患者さんが治療機会を失ってしまいます。
当科では一般的な肝機能評価法に加えて独自の検査も行った上で総合的に手術適応を決定していますので、ほかの病院で手術を断られた方でも手術できる場合があります。
治療法の選択は外科以外に内科(RFAや分子標的薬治療を担当)、放射線科(TACEやRFA、放射線治療を担当)も参加する合同カンファレンスにて決定しています。
外科に紹介された場合でも、内科的治療を含めたあらゆる治療法の中からベストな治療法を提示いたします。
当院では肝移植も含めたあらゆる治療を行っておりますので、ほかの病院で治る見込みがないと言われた方でも是非ご相談ください。
II. 転移性肝がん
a. どんな病気か
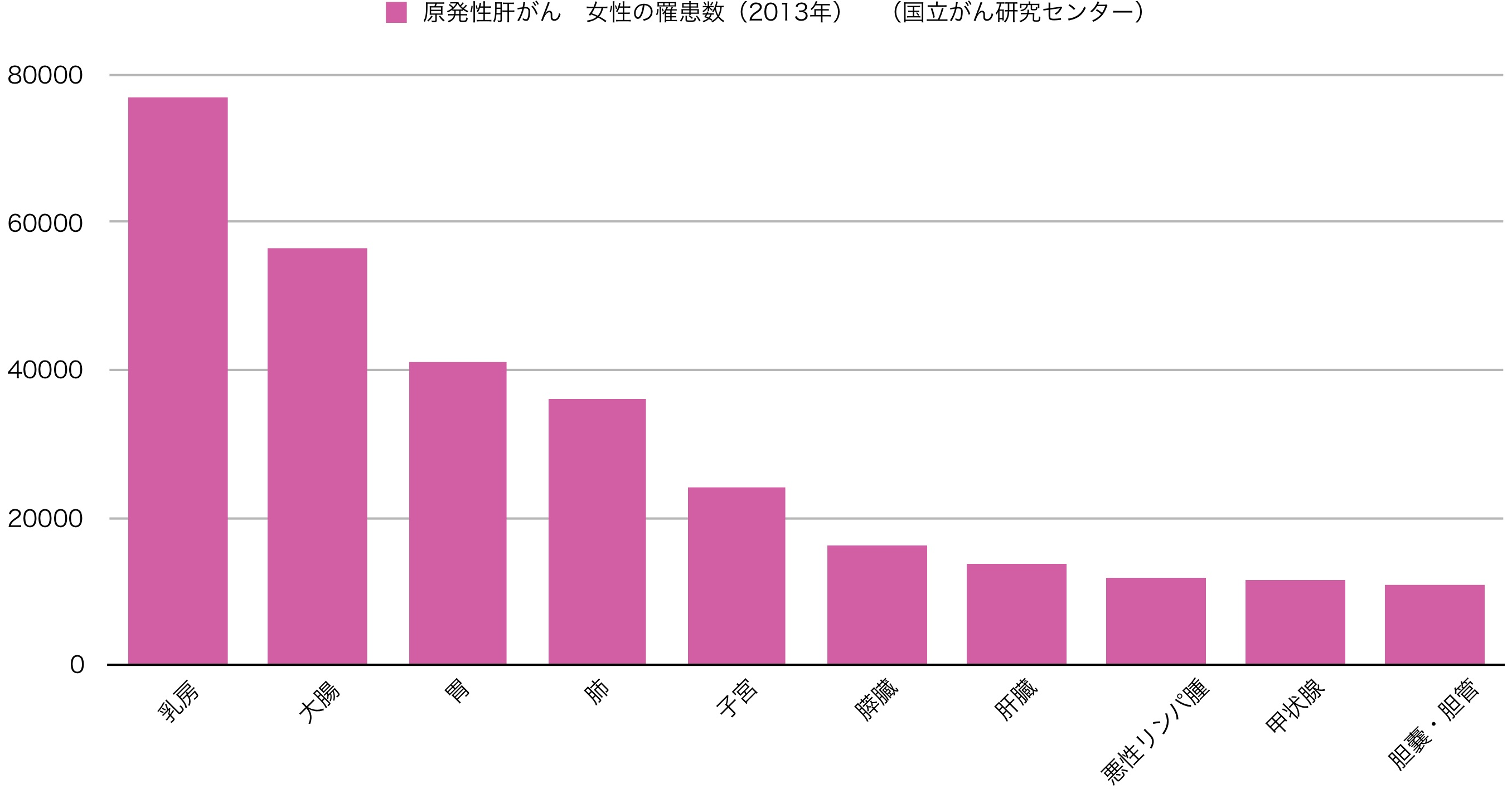
肝臓には全身の様々な臓器からがんが転移してきます。特に消化器系のがん(胃がん、大腸がん、膵臓がん、胆管がん、胆嚢がん、など)、なかでも大腸がんからの転移が多く見られます。
がんが肝臓に転移した場合は、全身にも転移をしていることが多く、肝臓だけを手術しても病気が治らないことが多いですが、大腸がんは例外です。
大腸癌は肝臓に転移を起こしてもそれ以上の転移を起こしていないことも多く、肝臓の転移を全て切除すれば病気が治る可能性があります。
このため大腸がんの肝転移は積極的に手術を行います。以下の項目では大腸がんの肝転移の場合について詳しく述べています。
大腸がん以外でも、神経内分泌腫瘍(neuroendocrine tumor; NET)からの転移では積極的に手術を行いますし、ほかのがんからの転移であっても経過によっては切除を行うことがあります。
b. どんな治療法があるか?(大腸がんの肝転移の場合)
大腸がんの肝転移の場合、肝転移を全て切除出来れば治る可能性がありますので、個数や大きさに関わらず積極的に切除を考慮します。
肝臓は生命の維持に必須の臓器であり、限度を超えた切除を行うと生命に関わることになりますので、最低でも30%の肝臓が残るような切除プランを立てます。それが立てられない場合は切除不能とみなされます。
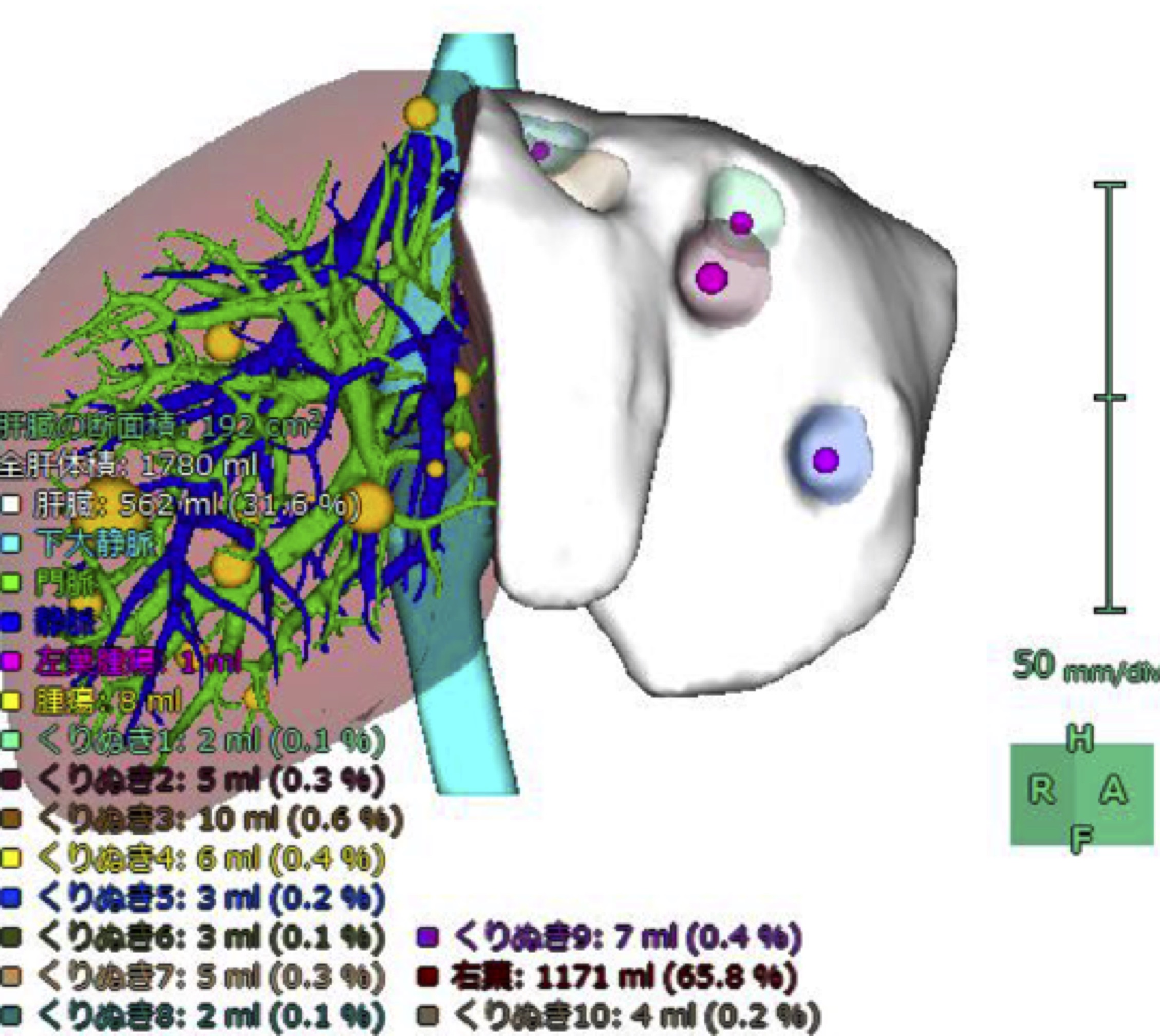
我々は3次元画像再構成技術により、一見切除不能と思われるような多発腫瘍であっても、できるだけ30%の肝臓が残るような切除プランを立て、切除のチャンスを逃さないようにしています(図)。
- 化学療法(大腸がんの肝転移の場合)
切除不能と診断されれば化学療法を行います。現在大腸がんの化学療法は非常に進歩しており奏功率が高く、当初切除不能と診断されていても化学療法が効くことによって切除のチャンスが出てくる場合があります。
また、切除可能であっても再発の可能性を少しでも低くするために、手術前や手術後に化学療法を行う事が一般的です。
c. 当院における大腸がん肝転移治療の特徴
消化管外科、腫瘍内科、肝胆膵・移植外科や放射線科から大腸がんおよび肝転移の専門家達が週一回集まってカンファレンス(大腸がんユニット)を開いています。全ての患者さんが手術を行うか、化学療法をどう組み合わせるか、などについて大腸がんユニットでディスカッションされ、最適な治療法を決定いたします。